آشنایی با بیماریهای شایع دستگاه تناسلی زنان
یکی از بیماریهای شایع, عفونت دستگاه تناسلی زنان است که می تواند طیف وسیعی از علائم ناخوشایند و عواقب جدی را به دنبال داشته باشد. در این مقاله، به بررسی علل، علائم، انواع، روش های تشخیص، درمان و پیشگیری از عفونت دستگاه تناسلی زنان خواهیم پرداخت. آگاهی از این موضوع برای تمام زنان، به ویژه آنهایی که در سن باروری هستند، از اهمیت بالایی برخوردار است و می تواند به تشخیص زودهنگام ، انتخاب درمان مناسب و پیشگیری از عوارض احتمالی کمک کند.
در این مقاله می خوانید:
عفونتهای دستگاه تناسلی زنان
عفونت دستگاه تناسلی زنان، مشکلی شایع است که میتواند با علائم ناخوشایندی مانند ترشحات غیرطبیعی واژن، سوزش ادرار، خارش و درد در ناحیه تناسلی همراه باشد. این عفونتها میتوانند توسط باکتریها، ویروسها، قارچها و انگلها در واژن، رحم، لولههای فالوپ و تخمدانها ایجاد شون که در صورت مشاهده هر یک از این علائم، مراجعه به پزشک متخصص زنان و زایمان برای تشخیص و درمان ضروری است.
عوامل مختلفی میتوانند باعث عفونتهای دستگاه تناسلی شوند:
برخی از شایعترین باکتریهایی که باعث عفونتهای دستگاه تناسلی میشوند عبارتند از: کلامیدیا تراکوماتیس (عامل کلامیدیا)، نایسریا گونورهآ (عامل سوزاک)، و باکتریهای عامل واژینوز باکتریال.
ویروسهای شایع شامل ویروس هرپس سیمپلکس (HSV)، ویروس پاپیلومای انسانی (HPV) و ویروس نقص ایمنی انسانی (HIV).
قارچ کاندیدا آلبیکنس معمولاً عامل عفونتهای قارچی در واژن (عفونتهای مخمری) است.
تریکوموناس واژینالیس یک انگل است که باعث تریکومونیازیس میشود.
عوامل خطری که احتمال ابتلا به این عفونتها را افزایش میدهند عبارتند از:
داشتن چندین شریک جنسی، فعالیت جنسی محافظت نشده، سیستم ایمنی و بهداشت ضعیف، استفاده طولانی مدت از آنتیبیوتیکها و دیابت می باشد.
علائم عفونتهای دستگاه تناسلی بسته به نوع عفونت متفاوت هستند.
ممکن است ترشحات واژن تغییر رنگ دهند یا بوی ناخوشایندی داشته باشند.
خارش و سوزش در ناحیه تناسلی از علائم رایج است.
درد هنگام ادرار یا رابطه جنسی نیز ممکن است وجود داشته باشد.
در عفونتهای ویروسی مثل هرپس، زخمها و تاولهای دردناک در ناحیه تناسلی ظاهر میشوند.
روشهای تشخیص و درمان عفونت دستگاه تناسلی
جهت تشخیص ابتدا پزشک با معاینه لگن، وضعیت رحم، تخمدان ها و واژن را بررسی می کند وممکن است آزمایشاتی مانند تست پاپ اسمیر، آزمایش ادرار یا نمونهگیری از ترشحات واژن برای تشخیص نوع عفونت و عامل ایجاد کننده آن انجام شود.
برای درمان نیز بسته به نوع عفونت، ممکن است داروهای ضد باکتری مانند آزیترومایسین یا داکسیسایکلین، ضد قارچی مانند فلوکونازول، ضد ویروسی مانند آسیکلوویر و ضد انگلی مانند مترونیدازول تجویز شود. در برخی موارد، پزشک ممکن است تغییراتی در سبک زندگی مانند پرهیز از مصرف برخی غذاها، استفاده از لباس زیر نخی و شستشوی منظم ناحیه تناسلی را برای تسریع روند بهبودی توصیه کند.
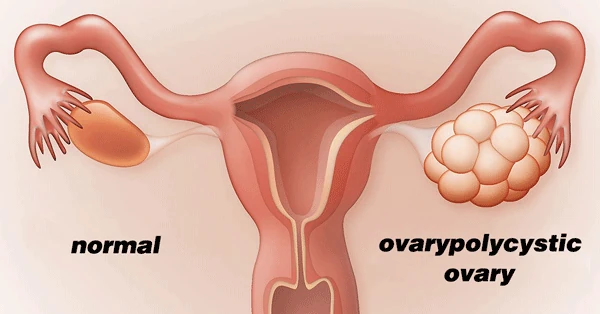
سندرم تخمدان پلیکیستیک (PCOS)
سندرم تخمدان پلیکیستیک (PCOS) یک اختلال هورمونی شایع در زنان است که می تواند بر باروری، قاعدگی و سلامت کلی آنها تأثیر بگذارد. این بیماری با وجود کیست های کوچک متعدد در تخمدان ها و عدم تعادل هورمون های جنسی زنانه، مشخص می شود.
علائم PCOS شامل دورههای قاعدگی نامنظم یا عدم قاعدگی، افزایش سطح هورمونهای مردانه (آندروژنها) که باعث رشد موهای زائد و آکنه می شود، مشکلات باروری، اضطراب و افسردگی و وزن زیاد می باشد.
درمان PCOS (سندرم تخمدان پلی کیستیک) به علائم و نیازهای شما بستگی دارد.
کاهش وزن، رژیم غذایی سالم و ورزش منظم می تواند به بهبود علائم PCOS کمک کند. داروهایی مانند قرص های ضد بارداری خوراکی برای تنظیم هورمون ها و کاهش علائمی مانند موهای زائد و آکنه و متفورمین نیز برای کاهش سطح انسولین و کمک به تخمک گذاری تجویز می شود.
در موارد شدید، ممکن است جراحی برای برداشتن کیست های تخمدان به روش لاپاراسکوپی تخمدان انجام شود.
دستگاه تناسلی زنان و فیبروم های رحمی
فیبرومهای رحمی تودههای غیرسرطانی (خوشخیم) هستند که در دیواره رحم زنان تشکیل میشوند. این تودهها که به آنها لیومیوم یا میوما نیز گفته میشود، از بافت عضلانی و فیبری تشکیل شدهاند و اندازه آنها میتواند از چند میلیمتر تا چند سانتیمتر متغیر باشد. علت دقیق فیبروم رحمی ناشناخته است، اما تصور میشود که ترکیبی از عوامل ژنتیکی و هورمونی در ایجاد آنها نقش داشته باشند.
عوامل خطر ابتلا به فیبروم رحمی:
سن: فیبروم رحمی در زنان بین 30 تا 50 سال شایعتر است.
عوامل ژنتیکی: اگر در خانواده سابقه فیبروم رحمی وجود داشته باشد، احتمال ابتلا به این عارضه بیشتر است.
هورمونها: استروژن و پروژسترون، دو هورمون زنانه که باعث رشد دیواره رحم در طی چرخه قاعدگی میشوند، میتوانند به رشد فیبرومها نیز کمک کنند.
عدم بارداری: زنانی که هرگز باردار نشدهاند، بیشتر در معرض ابتلا به فیبروم رحمی هستند.
مصرف الکل و رژیم غذایی پرچرب، چاقی و عدم فعالیت بدنی میتواند خطر ابتلا به فیبرومها را افزایش دهد.
چگونگی بوجود آمدن
رشد فیبرومها از سلولهای عضلانی صاف دیواره رحم شروع میشود و به تدریج تودههایی تشکیل میدهند که میتوانند در داخل دیواره رحم، در سطح بیرونی آن یا داخل حفره رحم قرار گیرند.
علائم ابتلا به فیبروم
بسیاری از زنان با فیبروم رحمی هیچ علامتی ندارند، اما وقتی علائم بروز کنند، میتوانند شامل خونریزی شدید یا طولانی مدت در دورههای قاعدگی، درد و فشار در ناحیه لگن، تکرر ادرار یا دشواری در تخلیه مثانه، یبوست، درد هنگام رابطه جنسی و بزرگ شدن شکم باشند.
تشخیص و درمان فیبروم رحمی
فیبرومهای رحمی معمولاً با استفاده از معاینه لگنی، سونوگرافی و گاهی MRI تشخیص داده میشوند. درمان به عوامل مختلفی مانند اندازه و محل فیبرومها، شدت علائم و برنامههای بارداری آینده بستگی دارد و میتواند شامل موارد زیر باشد.
هیستروسکوپی: در این روش، یک لوله نازک با دوربین به داخل رحم فرستاده می شود تا فیبروم را از نزدیک بررسی کند و نوع درمان مشخص شود.
میومکتومی: در این روش، فیبروم ها از طریق جراحی برداشته می شوند.
آمبولیزاسیون شریان رحمی: در این روش، جریان خون به فیبروم ها مسدود می شود و باعث کوچک شدن یا از بین رفتن فیبروم ها می شود.
هیسترکتومی: در موارد شدید، ممکن است رحم به طور کامل برداشته شود.
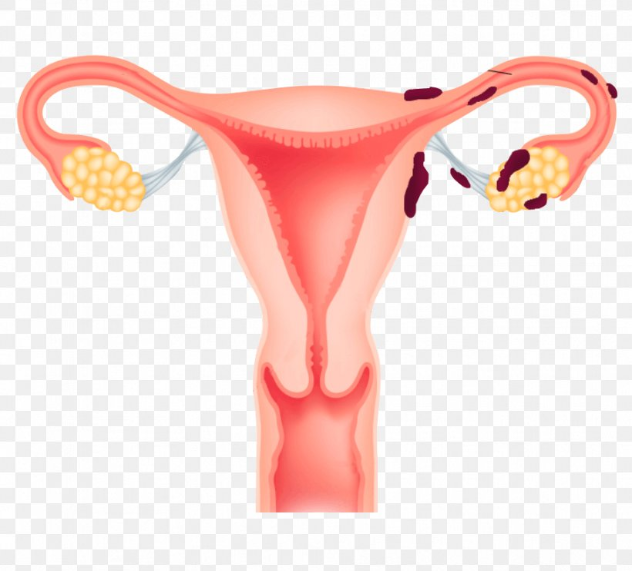
اندومتریوز دستگاه تناسلی
بیماری شایعی است که در زنان در سن باروری رخ می دهد که در این بیماری، بافت رحم (آندومتر) که به طور طبیعی در داخل رحم رشد می کند، در خارج از رحم نیز رشد می کند.
این بافت نابجا می تواند به تخمدان ها، لوله های فالوپ، حفره لگن و حتی سایر اندام ها مانند روده ها یا مثانه بچسبد.
با هر بار قاعدگی، این بافت های اندومتریوز خارج از رحم نیز مانند بافت داخل رحم خونریزی می کنند، اما چون راهی برای خروج از بدن ندارند در ناحیه لگن تجمع می یابد و باعث التهاب، درد و تشکیل بافتهای زخمی می شوند.
علائم اندومتریوز :
درد لگن، نازایی، درد در حین رابطه جنسی ، دوره های قاعدگی سنگین یا نامنظم و در برخی موارد مشکلات گوارشی شود.
پزشک می تواند با سونوگرافی و لاپاراسکوپی در تشخیص سریعتر به بیمار کمک کند.
درمان اندومتریوز نیز ممکن است شامل داروهای ضد درد، هورموندرمانی، و در موارد شدید، جراحی برداشتن بافتهای نابجا باشد.
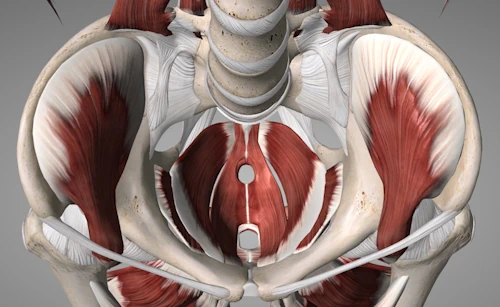
جراحیهای بازسازی کف لگن
جراحیهای بازسازی کف لگن به مجموعهای از روشهای جراحی گفته میشود که برای ترمیم و تقویت ساختارهای ضعیف یا آسیبدیده در ناحیه کف لگن انجام میشوند.
به دلیل اینکه کف لگن، ساختاری عضلانی-استخوانی است که از مثانه، رحم، روده و سایر اندامهای لگنی حمایت میکند ضعف یا آسیب به کف لگن میتواند منجر به مشکلات مختلفی مانند بیاختیاری ادرار، افتادگی اندامهای لگنی، درد لگن و مشکلات جنسی شود.
جراحیهای بازسازی کف لگن میتوانند برای درمان طیف وسیعی از مشکلات مربوط به کف لگن، از جماه موارد زیر به کار برده شوند.
بیاختیاری ادرار مثل تزریق بوتاکس مثانه، افتادگی اندامهای لگنی شامل روشهایی مانند هیسترکتومی (برداشت رحم)، واژینوپلاستی (تنگ کردن واژن) یا کولپوپلاستی (تعمیر دیواره واژن)، درد های لگن، مشکلات جنسی مانند واژینوپلاستی یا لابیاپلاستی (جراحی زیبایی واژن)
روشهای جراحی بازسازی کف لگن
کولپورافی قدامی و خلفی
این روشها برای ترمیم افتادگی دیواره قدامی (مثانه) و دیواره خلفی (رکتوم) واژن استفاده میشوند. در کولپورافی قدامی، جراح دیواره قدامی واژن را تقویت میکند تا مثانه در موقعیت صحیح خود باقی بماند. در کولپورافی خلفی، دیواره خلفی واژن تقویت میشود تا رکتوم به موقعیت مناسب بازگردد.
هیسترکتومی واژینال
در مواردی که افتادگی رحم شدید است، ممکن است نیاز به برداشتن رحم از طریق واژن باشد. این روش به عنوان هیسترکتومی واژینال شناخته میشود و میتواند همراه با ترمیمهای دیگر کف لگن انجام شود.
ساکروکولپوپکسی
این جراحی برای ترمیم افتادگی شدید واژن یا رحم انجام میشود. در این روش، جراح از مش مصنوعی استفاده میکند تا واژن یا رحم را به استخوان خاجی (ساکروم) متصل کند و آنها را در جای خود نگه دارد. این روش معمولاً با استفاده از لاپاراسکوپی انجام میشود.
تزریق مواد حجیمکننده
برای درمان برخی موارد بیاختیاری ادرار، جراح میتواند از تزریق مواد حجیمکننده به اطراف مجرای ادرار استفاده کند. این مواد کمک میکنند تا مجرای ادرار بستهتر شود و از نشت ادرار جلوگیری شود.
اسلینگ مجرای ادرار
این روش برای درمان بیاختیاری استرسی ادرار استفاده میشود. در این روش، یک نوار کوچک (اسلینگ) زیر مجرای ادرار قرار میگیرد تا آن را حمایت کند و از نشت ادرار هنگام فعالیتهای فیزیکی جلوگیری کند.
این جراحیها با توجه به وضعیت بالینی بیمار و شدت مشکلات کف لگن انتخاب میشوند.
مراقبتهای بعد از جراحی دستگاه تناسلی زنان
بسته به نوع جراحی، ممکن است لازم باشد 1 تا 3 روز در بیمارستان بستری شوید.
مهم است که به مدت 4 تا 6 هفته پس از جراحی استراحت کنید و از فعالیتهای سنگین خودداری کنید.
در صورت مشاهده علائم عفونت مانند قرمزی، تورم، گرما، درد یا ترشح چرکی از محل جراحی، فوراً به پزشک خود مراجعه کنید.
از یک رژیم غذایی متعادل و مغذی سرشار از میوهها، سبزیجات، غلات کامل و پروتئین کمچرب استفاده کنید.
بهداشت واژن را با شستشوی ملایم با آب گرم و صابون بدون عطر حفظ کنید.
تا زمانی که پزشک شما اجازه ندهد، از رابطه جنسی خودداری کنید.
ارتباط بین PCOS و عفونت های قارچی چیست؟
در زنان مبتلا به pcos به دلیل چاقی، افزایش سطح انسولین و عدم تعادل هورمونی، عفونت های قارچی، به ویژه عفونت های مخمر واژن شایع تر است.
آیا کیست تخمدان می تواند باعث عفونت مکرر دستگاه ادراری شود؟
ممکن است کیست تخمدان به طور مستقیم باعث عفونت مکرر دستگاه ادراری نشود، اما وجود کیست بزرگ، رابطه جنسی و تغییرات هورمونی می تواند به طور غیر مستقیم خطر ابتلا به آنها را افزایش دهد.
آیا PCOS باعث ترشحات بدبو می شود؟
به طور مستقیم باعث ترشحات بدبو نمی شود اما عفونت های قارچی واژن می توانند باعث ترشحات غلیظ و سفید رنگ با بوی ترش و مخملی شوند.
آیا کلامیدیا می تواند منجر به PCOS شود؟
در حال حاضر هیچ مدرک علمی معتبری وجود ندارد که نشان دهد کلامیدیا به طور مستقیم باعث سندرم تخمدان پلی کیستیک (PCOS) می شود اما بیماریهای التهابی لگن و بارداری خارج رحمی می تواند خطر ابتلا را افزایش دهد.